El término eccema (o eczema, que ambos son correctos), proviene del griego y significa “ebullición hacia afuera”, haciendo referencia a las lesiones típicas que aparecen en la piel. A veces se utiliza como sinónimo de dermatitis. En el caso de las dermatitis atópica y de contacto, se consideran sinónimos. Pero no lo son de manera general, pues existen otros tipos de dermatitis que no son exactamente eccemas en la piel.
Qué es un eccema
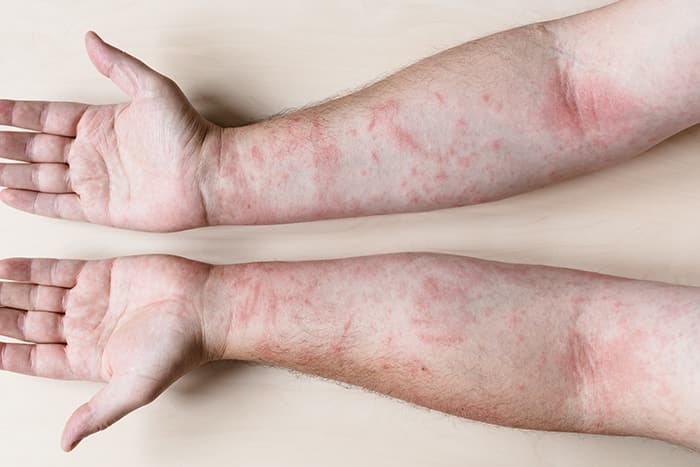
Eccema se define como una respuesta inflamatoria de la piel, cuya manifestación principal es el prurito y que se acompaña de lesiones diferentes dependiendo de su fase evolutiva. Estas lesiones, por orden de aparición son: eritema, edema, vesícula, exudado, costras, descamación y liquenificación.
El eccema en la piel es, realmente, la manifestación. Sin embargo, la enfermedad de base es diferente y, por tanto, también el abordaje que hay que hacer en cada caso.
Clasificación de los eccemas en la piel
Las enfermedades cutáneas que se manifiestan como eccema pueden clasificarse atendiendo a distintos criterios: como eccema exógeno y endógeno; atendiendo a su duración como agudo, subagudo y crónico o según la etiología. Este último criterio es el que parece más útil para la clasificación, porque de este aspecto se derivará el tratamiento adecuado en cada caso.
La clasificación más aceptada de los eccemas es la siguiente:
- Eccema de contacto
- Irritativo
- Alérgico
- Eccema atópico (dermatitis atópica)
- Del lactante
- Infantil
- Del adulto
- Otras formas clínicas
- El eccema numular
- Eccema dishidrótico
- También el eccema por éstasis
- Eccemas fotoinducidos
Características de los eccemas en la piel
Veamos las características de cada uno de ellos:
Eccema de contacto irritativo
Se trata de una reacción inflamatoria de la dermis y epidermis por la acción directa de un irritante sobre la piel. No es un mecanismo inmunológico, por lo que ocurrirá en todas las personas que tengan contacto con esa sustancia y no precisa de sensibilización previa.
Las sustancias que más habitualmente producen este cuadro son los ácidos y las bases fuertes, así como los disolventes. Estas sustancias eliminan la barrera protectora de la piel y producen la irritación.
La lesión de la piel suele estar en zonas expuestas y se limita únicamente al área de contacto con el irritante. Generalmente cura sin dejar secuelas, aunque en los casos profesionales puede llevar a la cronicidad.
El diagnóstico se hace en base a la historia clínica. La zona en la que aparecen las lesiones, junto con el relato de las actividades habituales del paciente, orientan hacia cuál es la sustancia implicada. El tratamiento consiste, sobre todo, en evitar el contacto con el irritante.
Eccema de contacto alérgico
Es una reacción inflamatoria de la piel causada por un alérgeno. Únicamente ocurrirá en las personas sensibles a la sustancia en cuestión.
Se trata de una reacción de hipersensibilidad retardada, por lo que se necesita una sensibilización previa para que aparezcan las lesiones. La sensibilización se inicia en el sitio de contacto con el alérgeno, pero posteriormente hay una diseminación hematógena, por lo que, en posteriores contactos, la lesión se podrá reproducir en cualquier otro punto de la piel.
Las sustancias que más habitualmente actúan como alérgenos para desarrollar un eccema alérgico son:
- Níquel. Es el más frecuente. Está presente en objetos metálicos (bisutería) y en pequeñas cantidades en algunos detergentes. Es más frecuente en mujeres que en hombres. En España, se calcula que un 30% de mujeres tienen sensibilidad al níquel.
- Cobalto. También está presente en objetos metálicos, pero también se puede encontrar en el cemento.
- Cromo. Presente en el cemento (eccema de contacto habitual en trabajadores de la construcción), en objetos de acero inoxidable y en el curtido de las pieles (eccema de pies por los zapatos)
- Goma. Produce eccema sobre todo en las manos, por su presencia en guantes, mangueras o neumáticos.
- Medicamentos tópicos. Son muchos los medicamentos tópicos que pueden causar eccema de contacto. Mencionaremos los anestésicos locales o algunos antibióticos como las sulfamidas.
- Cosméticos. Dada su compleja composición muchas veces es muy difícil saber a qué componente concreto se ha producido la sensibilización.
¿Y cuál es su diagnóstico?
El diagnóstico se hace por la historia clínica y se confirma por la prueba del parche. Esta debe hacerse en la espalda, aunque si no es posible puede también realizarse en brazos, abdomen o muslos. No debe hacerse durante la fase aguda ni en verano (el sudor interfiere) y los pacientes, durante las 48 horas que deben llevar el parche, no puede tomar ni corticoides ni antihistamínicos.
El tratamiento consiste en evitar el contacto con el alérgeno y la aplicación de corticoides tópicos en el momento agudo.
Eccema atópico o dermatitis atópica
La dermatitis atópica es una patología inflamatoria, crónica y recurrente, que cursa fundamentalmente con prurito, sequedad y alteraciones en la barrera de la piel. Afecta con más frecuencia a los niños, aunque hay un número de casos que mantienen la sintomatología durante la edad adulta.
Las manifestaciones aparecen en forma de brotes que pueden venir desencadenados por diferentes agentes externos.
Respecto a las causas de la dermatitis atópica, hay que mencionar tanto factores genéticos como inmunológicos y ambientales.
Los factores genéticos son necesarios para que la enfermedad se produzca. Estos pacientes nacen con la condición atópica que los predispone a padecer la enfermedad.
En cuanto a los factores inmunológicos, hay que señalar que, en las lesiones de dermatitis, puede encontrarse un número aumentado de células de Langerhans, así como una predominancia de linfocitos Th2.
Los factores ambientales actúan como desencadenantes para que se manifieste la enfermedad: alteraciones en la temperatura ambiental o la humedad, infecciones cutáneas, contacto con ciertas sustancias o determinados tejidos, etc, pueden actuar como detonantes.
Relación entre dermatitis atópica y microbiota intestinal
Además de estos factores bien conocidos, cada vez se está hablando más sobre las implicaciones que las alteraciones de la microbiota intestinal pueden tener en el desarrollo de la dermatitis atópica. Cada vez son más numerosas las evidencias que hablan de esta relación.
Se ha podido comprobar cómo los pacientes con dermatitis atópica, tienen un patrón alterado en la composición de las especies bacterianas intestinales. Concretamente hay un desequilibrio en la población de Faecalibacterium prausnitzii, lo que conlleva una disminución de las especies bacterianas productoras de butirato y propionato, ácidos grasos de cadena corta con función antiinflamatoria. Partiendo de estos antecedentes, el interés de los investigadores se centró en comprobar si determinados cambios dirigidos hacia el equilibrio de la microbiota intestinal, podían traducirse en una disminución de los síntomas en los pacientes con dermatitis atópica. En los últimos años se han publicado interesantes estudios al respecto.
Diagnóstico
El diagnóstico se hace por la historia clínica y la exploración de las lesiones. El tratamiento más habitual son los corticoides tópicos en el momento del brote. A la luz de los estudios que antes mencionábamos, se están empleando los probióticos por vía oral para disminuir la sintomatología y la frecuencia de los brotes en pacientes con dermatitis atópica de leve a moderada.
El eccema numular
Es una dermatitis crónica, muy pruriginosa que se presenta en forma de pequeñas placas redondeadas que se localizan sobre todo en manos, antebrazos, brazos y piernas. Son lesiones muy crónicas y que responden mal al tratamiento.
El eccema dishidrótico
Se denomina también dishidrosis o pónfolix. Se trata de pequeñas vesículas muy pruriginosas que aparecen sobre todo en las caras laterales de los dedos de las manos. Es común que aparezcan en primavera y otoño o en situaciones de estrés.
El tratamiento habitual son los corticoides tópicos.
Pacientes con eccema por éstasis
Es un eccema crónico que aparece en pacientes con insuficiencia venosa crónica. Este se debe a la disminución del flujo sanguíneo en la zona. Generalmente aparece en las piernas y el tratamiento debe ir encaminado a mejorar la función venosa.
Y el eccemas fotoinducidos
Se trata de un eccema que se produce cuando la radiación solar incide en una sustancia que se encuentra en la piel. Puede haber una reacción de hipersensibilidad, denominándose entonces eccema fotoalérgico o una respuesta irritativa, es decir un eccema fototóxico.
Las sustancias que pueden producir eccemas fotoinducidos son múltiples y dentro de estas hay que destacar que muchos medicamentos de uso común pueden producir o bien fototoxicidad (retinoides, furosemida,…) o fotosensibilidad (anticonceptivos orales, diuréticos, antihistamínicos,….)
Referencias
https://www.elsevier.es/es-revista-medicina-familia-semergen-40-pdf-13071711
https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1139-76322009000300007
https://www.elsevier.es/es-revista-medicina-familia-semergen-40-articulo-eccemas-13071711
Navarro-López, Vicente, et al. “Effect of Oral Administration of a Mixture of Probiotic Strains on SCORAD Index and Use of Topical Steroids in Young Patients With Moderate Atopica Dermatitis: A Randomized Clinical Trial.” JAMA Dermatology (2018).
Tan-Lim CSC, Esteban-Ipac NAR, Mantaring JBV 3rd, et al. Comparative effectiveness of probiotic strains for the treatment of pediatric atopic dermatitis: A systematic review and network meta-analysis. Pediatr Allergy Immunol. 2020




Información sobre comentarios